
Spataders - EVLT (EndoVasculaire Laser Therapie)
Deze folder geeft u een globaal overzicht van de klachten en oorzaak van spataderen (varices) en de meest gebruikelijke behandelingsmogelijkheden. Het is goed u te realiseren dat voor u persoonlijk de situatie anders kan zijn dan beschreven.
Wat zijn spataderen en hoe ontstaan ze
Alvorens hier op in te gaan, is het verstandig eerst iets uit te leggen over het systeem van bloedvaten in het lichaam. Slagaders zijn bloedvaten, waarin het transport plaatsvindt van bloed van het hart naar alle delen van het lichaam. Aders zijn bloedvaten, waarin het transport plaatsvindt van bloed weer terug naar het hart. Spataderproblemen doen zich voornamelijk aan de benen voor. Hier moet het bloed van de tenen in de aderen helemaal terug kunnen stromen naar het hart. Om te voorkomen, dat het bloed weer naar beneden zakt, bevinden zich er kleppen in deze aderen.
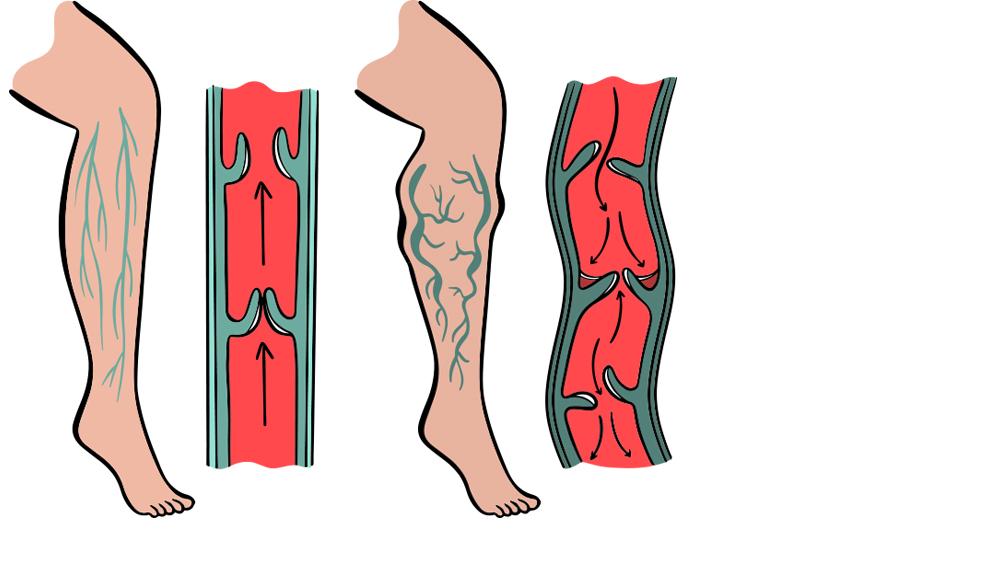
Helemaal boven in het been - in de lies - en in de knieholte bevinden zich de belangrijkste kleppen. Op die plaatsen komen een oppervlakkige en een diepliggende ader samen. Vanuit de oppervlakkige ader, die vrij dicht onder de huid loopt, doen zich de meeste spataderproblemen voor.
Door verschillende oorzaken kunnen de kleppen in deze ader gaan lekken (insufficiënt worden). Lekkage van de kleppen ontstaat doordat:
- er te veel druk op de kleppen komt te staan en deze bezwijken.
- het bloedvat wijder wordt en de kleppen niet goed meer kunnen sluiten.
- de kleppen zelf zwak zijn aangelegd.
Wanneer de kleppen lekken, wordt de druk onder die kleppen in de ader groter. Hoe groter de druk, des te wijder het bloedvat, waardoor er meer kleppen bezwijken. Na verloop van tijd worden de gevolgen zichtbaar als spataderen: uitgezette, onder de huid gelegen, kronkelend verlopende aderen.
Wie krijgt spataderen
Eigenlijk kan iedereen spataderen krijgen, maar er zijn mensen die een verhoogde kans hebben op het ontstaan van spataderen:
- mensen bij wie het in de familie voorkomt;
- zwangere vrouwen;
- mensen, die veel en lang moeten (stil) staan tijdens hun werk of bezigheden;
- mensen, die in het verleden trombose in een been hebben gehad. Door de trombose kunnen de kleppen beschadigd zijn, waardoor ze kunnen gaan lekken.
Ondanks alle onderzoeken is de precieze oorzaak van spataderen nog niet duidelijk: men spreekt van een ‘primaire’ of onbekende oorzaak. Wel komt het zeer véél voor, bij 3 tot 15% van de mensen in de Westerse wereld.
Wat zijn de klachten
Vaak zijn er helemaal geen klachten, maar wordt de aanwezigheid van spataderen als storend of lelijk ervaren. Sommige mensen met spataderen hebben echter jeuk of pijn of een onrustig gevoel in het onderbeen, soms met krampen. Soms kan er huiduitslag ontstaan, of een verkleuring (bruine vlekken), of kan er zich een aderontsteking of een spataderbloeding voordoen. In het ergste geval ontstaat er een 'open been': dan is er een huidzweer, die maar niet wil genezen.
Onderzoeken
Naast lichamelijk onderzoek door de arts, kan nader onderzoek gewenst zijn. Dit is meestal een Doppler- of Duplex-onderzoek (zie de folder ‘Duplex-onderzoek’). Het is een onderzoek met ultrageluidsgolven, waarbij een indruk kan worden verkregen over de doorgankelijkheid van de bloedvaten, de stroomrichting van het bloed en de functie van de kleppen. Het onderzoek is volstrekt pijnloos, onschadelijk (geen stralen) en wordt poliklinisch uitgevoerd.
Wat zijn de behandelingsmogelijkheden
Spataderen behoeven vanuit medisch oogpunt lang niet altijd behandeld te worden. Afhankelijk van de uitgebreidheid van de aandoening en de eventuele bevindingen bij het onderzoek, zijn er verschillende mogelijkheden van behandeling. De spataderen kunnen worden weggehaald, 'dicht'- of 'weggespoten’ of dichtgedrukt. U kunt ze gerust missen, omdat het bloed langs een andere weg kan stromen en de spatader toch niet goed meer werkte.
Kosten: Niet iedere behandeling van spataders komt voor vergoeding in aanmerking. Dit wordt afhankelijk van de ernst van de afwijking (niet altijd overeenkomstig met de ernst van de klachten) wel of niet vergoed door de ziektekostenverzekeraar. Overleg bij twijfel eerst met uw arts en ziektekostenverzekering.
Er zijn een aantal manieren om spataderklachten te behandelen:
- Het dragen van steunkousen.
- Het 'wegspuiten' van spataderen.
- De laserbehandeling of RFA (radio-frequente ablatie) warmtebehandeling
- Een operatieve behandeling:
- Flebectomie methode volgens Müller
- Korte strip van de stamader
- Perforantectomie
- Combinatie van bovenstaande behandelingen.
Steunkousen
Wanneer operatieve behandeling niet meer mogelijk is of indien u geen behandeling wenst, worden steunkousen geadviseerd. Dit kan bijvoorbeeld het geval zijn als men trombose heeft gehad. Ook wanneer er om andere medische redenen bezwaren zijn tegen een operatie kunnen elastische steunkousen uitkomst bieden.
Voorbereiding laser - EVLT (EndoVasculaire Laser Therapie)
De afspraak staat gepland bij ‘duplex11’ en vaatchirurg. Dit houdt in dat u eerst binnengeroepen wordt door de vaatlaborant ter voorbereiding van de RFA behandeling, hierna zal de vaatchirurg aansluiten om de RFA behandeling uit te voeren.
Afhankelijk van het te behandelen gebied kan het zo zijn dat u op de buik of de rug moet gaan liggen voor de behandeling.
In verband met een kleine kans op nabloeden en het aandoen/dragen van een steunkous is het aan te raden om gemakkelijke/donkere kleding aan te doen. Ook kunnen de prikgaatjes van de verdovingsvloeistof nog nalekken.
LET OP: wij adviseren om geen auto te rijden nadat u de laserbehandeling heeft gehad. Het is echter niet verboden, wij adviseren dan wel wat langer in het ziekenhuis te blijven dan de 20 minuten lopen na de behandeling, denk hierbij aan minimaal 30 minuten.
De Laser - EVLT (EndoVasculaire Laser Therapie)
Bij de laser methode wordt via een klein sneetje in het been net boven of onder de knie een katheter in de spatader gebracht onder echogeleide. Deze katheter wordt opgeschoven tot aan de lies. . In sommige gevallen zit de niet functionerende ader aan de achterzijde van het been en is de behandeling van de kuit tot in de knieholte hiervoor moet u dan op de buik liggen tijdens de behandeling. Daarna wordt het gebied rond de te behandelen spatader over de gehele lengte van die ader opgespoten met verdovingsvloeistof die tevens als koeling werkt. Vervolgens wordt door middel van laser of radiofrequente golven warmte opgewekt in de katheter en dus ook in de spatader. Door de katheter langzaam terug te trekken tot aan de knie wordt de spatader over het gehele traject dichtgeschroeid. Na de behandeling krijgt de patiënt een lichte kous voor enkele dagen. De behandeling is volledig poliklinisch en neemt ongeveer 25 minuten in beslag per been. Het is belangrijk dat u direct na de laser/RFA behandeling een wandeling maakt van ongeveer 20 minuten. Na deze wandeling kunt u uw normale dagelijkse activiteiten hervatten, echter extreme sportieve activiteiten moeten een week worden vermeden. Door de behandeling gaat de verschrompelde ader trekken hetgeen wordt ervaren als een strak gespannen elastiek aan de binnenkant van het bovenbeen. Dit is slechts een proces die bij deze procedure hoort en na verloop van tijd vanzelf weer verdwijnt, dagelijks een flinke wandeling versnelt dit.
Mogelijke complicaties bij de laser
De RFA behandeling kent weinig complicaties. U kunt als gevolg van de behandeling tintelingen in het behandelde been krijgen. Deze tintelingen verdwijnen meestal vanzelf. Tevens kan het behandelde gebied enkele dagen (soms langer) pijnlijk zijn, gezwollen en wat verharde plekjes. U kunt hiervoor paracetamol nemen, ook wandelen helpt tegen de pijnklachten. Het optreden van een bloeduitstorting komt regelmatig voor. Het kan wat hinderlijk zijn, maar is zeker niet ernstig en trekt in de loop van de week vanzelf weer weg. Na de behandeling kunt u gevoelloosheid/ een dof gevoel hebben van de huid, dit kan enkele weken aanhouden en heeft de tijd nodig om te herstellen. Forse nabloedingen komen niet voor. Ook de kans op een infectie is zeer gering. Een enkele keer (< 1%) kan een trombosebeen optreden. Ook geeft de laser/RFA behandeling in een klein aantal van de patiënten (± 2%) een blijvende bruine verkleuring van de huid boven de behandelde ader.
LET OP; indien u fysiek een zwaar beroep heeft waarbij u veel moet bukken en tillen, houdt er dan rekening mee dat u de eerste week deze werkzaamheden vermijdt.
Tips
Het is belangrijk dat u zich realiseert dat spataders op dezelfde plaats weer kunnen ontstaan. Om dit risico te verminderen kunt u het beste de volgende regels in acht nemen:
- Probeer langdurig staan zoveel mogelijk te vermijden.
- Maak dagelijks een wandeling van een uur.
- Draag de elastische kous als uw benen vermoeid zijn, als u pijn krijgt of als u toch lang moet staan.
- Het is gebleken dat vrouwen tijdens hun menstruatie meer last kunnen krijgen van spataderen. Daarom is het raadzaam om twee dagen voordat de menstruatie begint de steunkous te dragen.
- Draag zo min mogelijk schoenen met hoge hakken of laarzen.
Oefeningen
De volgende oefeningen kunt u thuis uitvoeren. Ze bevorderen de bloeddoorstroming in uw benen. Op de rug liggend met de benen verhoogd en ondersteund:
- De tenen afwisselend buigen en strekken (1/2 minuut).
- Cirkelvormige bewegingen maken met de voet (1/2 minuut).
- De voet op en neer bewegen terwijl uw been blijft liggen (1/2 minuut).
- De bovenbenen naar de buik brengen en de voet met de hand vastpakken; dan het been naar het plafond strekken terwijl u licht drukkend de handen langs de enkel, de kuit en het bovenbeen laat glijden (tien maal per been) staand met blote voeten op een stevige ondergrond.
- Afwisselend op de hakken en tenen gaan lopen.
Patiëntenvereniging
De patiëntenvereniging Harteraad behartigt de belangen van patiënten. Kijk voor meer informatie op www.harteraad.nl.
Tot slot
Heeft u nog vragen, stel ze gerust aan uw behandelend arts of huisarts. Bij dringende vragen of problemen vóór uw behandeling kunt u zich wenden tot de polikliniek van uw behandelend arts. Wanneer zich thuis na de operatie problemen voordoen, neem dan tijdens kantooruren contact op met de polikliniek van uw behandelend arts. Buiten kantooruren kunt u contact opnemen met de Spoedeisende hulp.
Contact
Polikliniek Dermatologie
Locatie Helmond
T: 0492 – 59 59 58
Locatie Deurne
T: 0493 – 32 89 18
Polikliniek Chirurgie
Locatie Helmond
T: 0492 – 59 59 61
Locatie Deurne
T: 0493 – 32 89 21
Spoedeisende hulp
T: 0492 – 59 55 71
Copyright 2025 Elkerliek
- Disclaimer
- Privacy
- Sitemap
- Medewerkers