
LAR- syndroom
Na een operatie aan de endeldarm of dikke darm (waaraan soms ook bestraling en/of chemotherapie vooraf is gegaan) kunt u last hebben van klachten die te maken hebben met het LAR syndroom. In deze folder leest u meer over deze klachten en wat de behandelopties zijn. Ook krijgt u tips en adviezen die u zelf al kan toepassen om de klachten te verminderen.
Wat is het LAR- syndroom?
Het LAR syndroom is een verzamelnaam voor klachten die kunnen ontstaan na een endeldarmoperatie. Soms is hier ook bestraling en/of chemotherapie aan voorafgegaan. LAR staat voor Low Anterior Resectie.
Verandering van de endeldarm
De endeldarm is een soort reservoir dat signalen afgeeft als de darm vol is. Het verwijderen van de hele of een gedeelte van de endeldarm verstoort die signaalfunctie, waardoor het gevoel van aandrang verandert of verdwijnt. Ook bevindt zich een netwerk van zenuwen rondom de endeldarm die zorgt dat de signaalfunctie in stand blijft. Door een operatie en/of bestraling kan dit netwerk van hele fijne zenuwen beschadigd raken en hierdoor kan ook de signaalfunctie veranderen of verdwijnen. Ook kan de kringspier minder goed werken door een operatie of bestraling. Met name bij vrouwen geeft dit sneller problemen, omdat als gevolg van een bevalling de kringspier al minder goed kan functioneren. Wanneer er dan nog een operatie of bestraling volgt, kan het zijn dat deze functie net niet meer voldoende is. Wat verder meespeelt in de ernst van de klachten is de ruimte tussen kringspier en nieuwe aansluiting van de darm. Dat wil zeggen: hoe dichter de nieuwe aansluiting bij de kringspier is, hoe heviger de klachten nadien. Het gevolg van deze veranderingen kan ernstige klachten veroorzaken, waaronder ongewild verlies van ontlasting of het laten van windjes.
Klachten door het LAR- syndroom
- Vaker naar het toilet voor ontlasting, soms wel 10-15 keer per dag, ook gedurende de nacht.
- In een korte tijd (1,5 tot 2 uur) meerdere keren achter elkaar naar het toilet. Dit wordt ook wel clustering van ontlasting genoemd.
- Dunnere ontlasting (soms waterdun) dan voor de operatie.
- Een sterke aandrang van ontlasting die moeilijk uit te stellen is, waardoor er altijd een toilet in de buurt moet zijn.
- Ongewild verlies van ontlasting.
- Ongewild verlies van windjes.
Ongeveer 3 tot 6 maanden na de operatie worden de klachten langzaam minder. Het herstel duurt maximaal 2 jaar, dan is er een soort 'eindstadium' bereikt en is er geen spontane verbetering meer te verwachten. Het ontlastingspatroon wordt meestal nooit meer zoals het voor de operatie was. Na een endeldarmoperatie is het normaal als u 3 tot 7 keer per 24 uur ontlasting heeft. Ongeveer een derde van de mensen heeft in meerdere mate last van bovenstaande klachten na een endeldarmoperatie.
Naast de gestoorde ontlasting, kan er na endeldarmoperatie een stoornis ontstaan van zowel de blaaslediging als van de seksuele functies (zowel bij de man als bij de vrouw).
Scorelijsten
Door het bijhouden van een dagboek of scorelijsten krijgen we goed inzicht in de mate van klachten. Ook kunnen we later bekijken of u minder klachten hebt als we de behandeling aanpassen.
- Allereerst is het belangrijk inzicht te krijgen in de klachten die u heeft, daarvoor kunt u de LARS-score invullen. De lijst vindt u achterin deze folder.
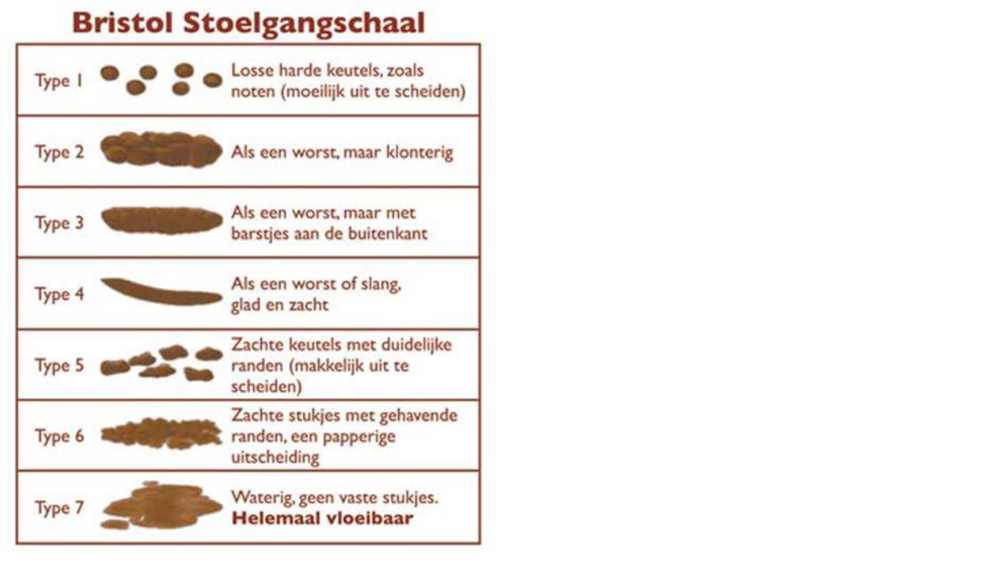
- Problemen met de stoelgang kunnen groter of kleiner zijn naarmate de ontlasting te dun of te dik is. Op de laatste pagina van deze folder vindt u de 'Bristol ontlastingsschaal'. Deze schaal geeft aan welke vorm de ontlasting heeft en welke score daarbij hoort. De ideale score is tussen 3 en 4.
We adviseren u om de eerste 6 maanden, elke maand de LARS-score en de Bristol ontlastingsschaal bij te houden.
Adviezen
- Beperk de hoeveelheid vocht per dag tot 1,5 - 2 liter (12 tot 16) kopjes of glazen) met aandacht voor het soort vocht:
○ Gebruik 1 liter isotone dranken. Dit zijn dranken met dezelfde concentratie suikers en
zouten als de vloeistoffen in het lichaam. Dat bevordert de opname van suikers en
zouten via de darm. Voorbeelden van isotone dranken: bouillon, melk, karnemelk,
isotone sportdranken (met 6-8 g koolhydraten per 100 ml, bijvoorbeeld Aquarius, AA
drink iso, AH sportdrink isotoon), groenten- en tomatensap.
○ U kunt ook ORS gebruiken, een mengsel van zouten en
druivensuiker, bedoeld om op te lossen in water. - Gebruik maximaal 500 ml dranken zonder suikers of zouten zoals water, thee, koffie, light frisdranken.
- Gebruik maximaal 500 ml dranken met teveel suikers en/of zouten zoals vruchtensappen, frisdranken, energie sportdranken, medische drinkvoeding.
- Vermijd teveel cafeïne (in koffie, cola), dit versterkt het samentrekken van de darm.
- Beperk koolzuurhoudende dranken, die verhogen de winderigheid en veroorzaken een opgeblazen gevoel.
- Vermijd lightproducten. De suiker vervangende zoetstoffen maken de ontlasting dunner.
- Sla uw ontbijt niet over. Een vezelrijk ontbijt zorgt ervoor dat de werking van de darm op gang komt en de darmen in beweging blijven. Het overslaan van maaltijden verergert de waterige ontlasting en de winderigheid.
- Eet vaker kleinere maaltijden, verspreid over de dag (5-6x).
- Kauw voedsel goed en eet rustig zonder veel te praten. Veel praten en snel eten verhogen de winderigheid en het opgeblazen gevoel.
- Eet voedsel dat rijk is aan vezels, zoals groenten en volkorenbrood. Dit dikt de ontlasting in en vertraagt de doorgang.
- Neem maximaal drie stuks fruit per dag, te veel fruit kan laxerend werken.
- Zorg voor regelmatige beweging. Hierdoor wordt de darmwerking gestimuleerd en kunt u verstopping voorkomen.Beweging zorgt dat de darm op gang blijft.
- Stop met roken, dit verhoogt het samentrekken van de darm en zorgt voor winderigheid.
- Gebruik na iedere ontlasting water en een zacht washandje om de anus schoon te maken. Door het veelvuldig bezoeken van toilet kunnen klachten ontstaan zoals een branderig gevoel en jeuk. Gebruik geen zeep of hard toiletpapier.
- Ter bescherming of bij een kapotte huid kunt u Sudocrème, Bepanthen of zinkoxidezalf proberen. Deze middelen zijn verkrijgbaar bij de drogist. Als dit niet voldoende werkt, kan de continentie-/stomaverpleegkundige u een andere crème voorschrijven. Laxeermiddelen zijn middelen die zorgen voor een betere stoelgang. Naast de laxeermiddelen die door uw arts kunnen worden voorgeschreven, zijn er echter ook veel zogenoemde natuurlijke producten verkrijgbaar om de stoelgang te verbeteren. Vaak bevatten deze natuurlijke middelen kruiden die de darm prikkelen zoals bijvoorbeeld senna(peulen). Voorbeelden hiervan zijn laxeerthee en soms ontbijtthee. Wees hier dus voorzichtig mee. Er is nog veel onduidelijkheid over het effect van senna op de darmwand. Voor vragen over laxeermiddelen kunt u het beste uw arts raadplegen.
Gezonde vezelrijke voeding
Voedingsvezels zijn ruwe plantenvezels, die voorkomen in de celwand van plantaardige producten. Deze stof is voor ons lichaam onverteerbaar, maar zeer belangrijk voor een goede werking van de dikke darm. Voedingsvezels hebben de eigenschap om water op te nemen en vast te houden, waardoor de ontlasting wat vaster en volumineuzer wordt. Voedingsvezels komen voor in plantaardige producten zoals volkorenbrood, roggebrood, fruit en groente, rauwkost, aardappelen en (zilvervlies)rijst. De aanbevolen hoeveelheid voedingsvezels is ongeveer 30-40 gram per dag.
Lijst van vezelrijke voedingsmiddelen
Hieronder vindt u een lijst met vezelrijke voedingsmiddelen. Als u niet gewend bent om vezelrijk te eten, is het belangrijk dat u deze voedingsmiddelen geleidelijk invoert in uw voedingsgewoonte. Uw darmen moeten wennen aan deze voedingsmiddelen. In het begin kan er meer gasvorming optreden. Kijk op www.vezeltest.info om te kijken of u dagelijks voldoende vezels eet. Eet u te weinig vezels? Probeer meer vezelrijke voedingsmiddelen te gebruiken. Meer informatie over vezelrijke voeding kunt u vinden op www.spijsvertering.info
Vezelgehalte (gram)
| 1 snee wit brood | 1 gram |
| 1 snee bruin brood | 2 gram |
| 1 snee volkoren brood | 2 gram |
| 1 snee licht roggebrood | 2 gram |
| 1 snee donker roggebrood | 3 gram |
| 1 volkoren beschuit | 1 gram |
| 1 plak ontbijtkoek | 1 gram |
| 1 knäckebröd | 1 gram |
| 1 vezelrijke knäckebröd | 2 gram |
| 1 appel met of zonder schil | 3 gram |
| 1 portie fruit, geen citrus, gemiddeld | 4 gram |
| 1 portie fruit citrus | gemiddeld 2 gram |
| 1 schaaltje gedroogde geweekte Zuidvruchten | 8 gram |
| 1 kleine aardappel | 2 gram |
| 1 groentelepel groente | 1 gram |
| 1 groentelepel rauwkost | 1 gram |
| 1 groentelepel rijst | 1 gram |
| 1 gram zilvervliesrijst | 1 gram |
| 1 eetlepel brinta | gram |
| 1 eetlepel muesli | 1 gram |
Toiletgedrag
Wanneer u aandrang voelt, gaat u naar het toilet. Op dat moment komt de ontlasting het makkelijkst. Vaak voelt u aandrang na de maaltijd. Bij een langere periode van obstipatie is het lastiger om aandrang te voelen. Wie de aandrang vaak onderdrukt, voelt het na verloop van tijd niet meer. Neem voldoende tijd om naar het toilet te gaan. Blijf echter niet overmatig lang zitten. Dit kan weer andere klachten veroorzaken zoals aambeien. Komt de ontlasting niet, dan kunt u proberen dit te stimuleren door rustig in en uit te ademen. Dit kunt u ondersteunen door uw bekken een aantal keren voor- en achterover te kantelen. Tijdens het voorover kantelen ademt u in, bij het achterover kantelen ademt u uit. Komt de ontlasting nu nog niet, dan kunt u beter van het toilet af gaan en enkele minuten intensief bewegen, bijvoorbeeld springen, traplopen of wandelen. De aandrang kan hierdoor toenemen waardoor u de ontlasting mogelijk wel kunt lozen. Probeer deze adviezen altijd te volgen, ook wanneer het erg moeilijk gaat.
Een goede toilethouding bij het ontlasten
Ga met een iets gebogen rug op het toilet zitten. Zet de voeten plat op de grond en houd de knieën iets uit elkaar. Zorg dat kleding niet halverwege de benen hangt, maar goed op de enkels rust. De knieën moeten iets omhoog komen. Het kan noodzakelijk zijn om een krukje onder de voeten te plaatsen, vooral bij een verhoogd toilet of bij mensen die wat kleiner zijn of kortere benen hebben.

Behandelopties
Naast leefstijladviezen zijn er verschillende behandelopties die de arts of verpleegkundige met u kunt bespreken:
- Om u een inzicht te geven in de klachten is het belangrijk om voor uw afspraak bij de arts of verpleegkundig specialist/stomaverpleegkundige de LARS-score in te vullen. Deze staat op de voorlaatste pagina van deze folder. Eventuele problemen kunt u met hen bespreken. Daarnaast is het goed om in de eerste 6 maanden maandelijks de lijst in te vullen en de score bij te houden. Op deze manier krijgt u zelf goed inzicht in de klachten en de eventuele verbetering van het ontlastingspatroon.
- Problemen met de stoelgang worden groter als de ontlasting te dun of te dik is. Op de laatste pagina van deze folder staat de Bristol Schaal. Deze schaal geeft aan welke vorm de ontlasting heeft en welke score daar bij hoort. De ideale score op de Bristol Schaal voor ontlasting is tussen 3 en 4.
- Vooral wanneer incontinentie, hoge frequentie van ontlasting en vermoeden van een verkeerde houding met veel persen op de voorgrond staan, kan een verwijzing naar de bekkenbodem fysiotherapeut een optie zijn. Een bekkenbodem fysiotherapeut is specifiek getraind in problemen van de bekkenbodem en kan u ondersteunen bij klachten van de blaas, darmen en bij seksuele problemen die na een endeldarm operatie kunnen optreden zowel bij mannen als bij vrouwen. Vraag naar een lijst met gespecialiseerde fysiotherapeuten bij u in de buurt.
- Op recept kan 1-2 keer per dag psylliumzaad of metamucil worden ingenomen met weinig water. Dit dikt de ontlasting in en neemt ook eventuele branderigheid bij de anus weg.
- Clusteren (meerdere keren ontlasting binnen 1,5 - 2 uur) van ontlasting kan verbeteren als u psylliumzaad aan het einde van de maaltijd inneemt met weinig water.
- Loperamide kan in overleg met de arts worden ingenomen als de ontlasting erg dun is. Neem loperamide een half uur voor de maaltijd in en eventueel voor de nacht als u gedurende de nacht klachten heeft (maximaal 4 keer per dag). Loperamide dikt de ontlasting in en vermindert ook de aandrang en het aantal keren dat u ontlasting heeft. LET OP: Loperamide kan ook verstopping geven als er te veel wordt ingenomen. Bouw rustig op en houd de klachten en de dikte van de ontlasting in de gaten.
- Als de ontlasting te dik is kan macrogol (movicolon) worden voorgeschreven. Deze dient u met voldoende water in te nemen. Het water wordt door de macrogolzouten vastgehouden waardoor de ontlasting dunner en soepeler van vorm wordt. Ook voor macrogol geldt dat u hierbij op zoek moet naar de juiste dosering.
- Darmspoelen kan worden ingezet bij ernstige klachten. Als de klachten na 3 tot 6 maanden niet zijn verminderd of wanneer de klachten u beperken in uw dagelijks functioneren is darmspoelen een goede manier om de dikke darm te legen. Hierbij wordt via een spoelsysteem water via de anus ingebracht. De darm zal zich vullen. Door de vulling wordt een natuurlijke reactie opgewekt om de ontlasting te lozen. Het is bedoeld om ongewild verlies van ontlasting te voorkomen en veelvuldige aandrang te verminderen. Spoelen is een dagelijks terugkomende activiteit waar u gemiddeld 30-60 minuten mee bezig bent. Daarna hebt u als het goed gaat de hele dag geen ontlasting meer. De stoma/continentieverpleegkundige kan u hier meer uitleg over geven. U kunt dit thuis zelf doen na een instructie van een gespecialiseerd verpleegkundige.
Vragen
Heeft u vragen of opmerkingen, neem dan contact op met uw casemanager colon care/stoma verpleegkundige of medisch specialist.
LARS score
Bent u wel eens in de situatie geweest dat u geen controle had over het laten van windjes?
| ☐ Nee, nooit | 0 |
| ☐ Ja, minder dan 1 keer per week | 4 |
| ☐ Ja, minstens 1 keer per week | 7 |
Bent u wel eens in de situatie geweest dat u dunne ontlasting niet kon ophouden?
| ☐ Nee, nooit | 0 |
| ☐ Ja, wel eens, dat wil zeggen minder dan eenmaal per week | 3 |
| ☐ Ja, vaak, dat wil zeggen minstens eenmaal per week | 3 |
Hoe vaak gaat u per dag naar het toilet voor ontlasting?
| ☐ Meer dan 7 keer per dag (24 uur) | 4 |
| ☐ 4-7 keer per dag (24 uur) | 2 |
| ☐ 1-3 keer per dag (24 uur) | 0 |
| ☐ Minder dan 1 keer per dag (24 uur) | 5 |
Moet u wel eens binnen het uur opnieuw naar het toilet voor ontlasting?
| ☐ Nee, nooit | 0 |
| ☐ Ja, minder dan 1 keer per week | 9 |
| ☐ Ja, minstens 1 keer per week | 11 |
Heeft u wel eens zo’n sterke aandrang voor ontlasting dat u zich naar het toilet moet haasten?
| ☐ Nee, nooit | 0 |
| ☐ Ja, minder dan 1 keer per week | 11 |
| ☐ Ja, minstens 1 keer per week | 16 |
| Totaalscore: |
Interpretatie
0-20: geen LARS
21-29: lage LARS (minor LARS)
30-42: hoge LARS (major LARS)
The Bristol schaal
Contact
Polikliniek casemanager coloncare
T: 0492 – 59 51 77
Maandag, dinsdag, donderdag en vrijdag van 9.00 tot 16.00 uur
Woensdag van 13.00 tot 16.00 uur
E: casemanagercoloncare@elkerliek.nl
Telefonisch spreekuur
T: 0492 – 59 51 77
maandag t/m vrijdag van 13.00 – 13.30 uur
Copyright 2025 Elkerliek
- Disclaimer
- Privacy
- Sitemap
- Medewerkers