
Knieprothese
Uw orthopedisch chirurg heeft met u besproken dat u binnenkort een knieoperatie ondergaat. Tijdens deze operatie wordt uw beschadigde kniegewricht of een deel daarvan vervangen door een kunstgewricht (‘prothese’). In deze folder informeren wij u over de ingreep.
Kniegewricht
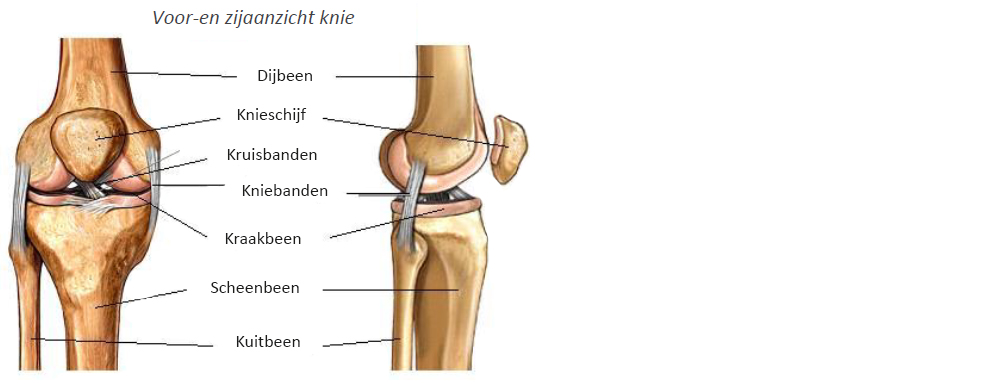
Het kniegewricht bestaat uit drie botdelen, het scheenbeen het dijbeen en de knieschijf. Het gewricht kan bij het lopen en bewegen soepel scharnieren (bewegen), omdat er op de uiteinden van boven- en onderbeen een laag kraakbeen zit. Deze kraakbeenlaag is elastisch en kan schokken en stoten opvangen. Als een kniegewricht ernstig beschadigd of versleten is, is vervanging van het gewricht door een knieprothese vaak de enige oplossing.
Oorzaken
Er zijn verschillende afwijkingen die slijtage van het kniegewricht kunnen veroorzaken zoals:
- ‘gewone’ slijtage (artrose)
- een botbreuk
- menicusverwijdering
Reumapatiënten hebben vaak knieproblemen omdat reuma het kraakbeen aantast. Het kniegewricht kan zo ernstig beschadigd zijn, dat vervanging door een knieprothese noodzakelijk is.
Klachten
Bij een beschadigde of versleten knie treedt pijn meestal op bij (trap)lopen en lang staan. Ook startpijn komt voor. Fietsen levert doorgaans de minste klachten op. Verder wordt het gewricht steeds stijver. Soms heeft de stand van het been (O-of X-been) ook invloed op de slijtage. Pijn is vaak de voornaamste reden voor een operatie. Omdat een kunstgewricht (prothese) geen onbeperkte levensduur heeft, wordt de operatie bij jonge patiënten meestal zo lang mogelijk uitgesteld. De ernst van de aandoening wordt vastgesteld door lichamelijk onderzoek, röntgenfoto’s en eventueel met een kijkoperatie.
Knieprothese
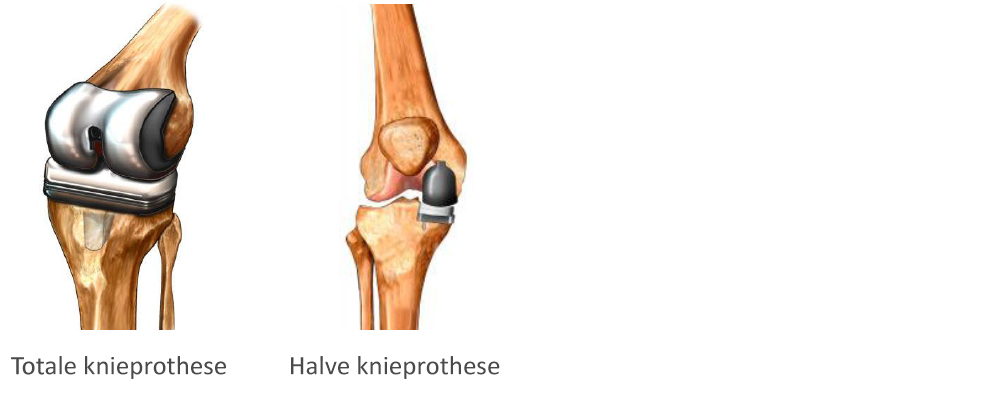
Er zijn twee typen knieprotheses:
- totale knieprothese, die al het kraakbeen van zowel het dijbeen als het scheenbeen vervangt.
- halve knieprothese, die alleen een binnen- of buitenzijde van de knie vervangt.
De operatie is geen kleinigheid. Het herstel vraagt veel wilskracht en inspanning van de patiënt en zijn familieleden. Door een goede voorbereiding kunt u zich onnodige spanningen en teleurstellingen besparen.
Voorbereiding thuis
Voorafgaand aan uw ziekenhuisopname kunt u zelf alvast een aantal dingen regelen:
- Ophalen van twee loopkrukken bij de thuiszorgwinkel. Voor alleenwonenden geldt, dat een rollator soms handig is om spulletjes te vervoeren. Ook een toiletverhoger is te verkrijgen via de thuiszorgwinkel.
- U kunt eventueel een bed beneden zetten voor wanneer u veel moet traplopen. U komt niet in aanmerking voor een bed via de wijkverpleging, hiervoor gelden bepaalde criteria. Bij het plaatsen van een knieprothese is het niet standaard noodzakelijk om het bed te verhogen.
- Voor hulp bij het aankleden kan het handig zijn om een lange schoenlepel en eventueel elastische veters aan te schaffen. U kunt dan gemakkelijk zelf schoenen aantrekken.
- Een helping hand (grijpstok) is een handig hulpmiddel om gemakkelijk dingen van de grond op te rapen.
- Eventueel een plastic stoel met zijleuningen in de douche neerzetten.
Wanneer u mogelijk na ontslag uit het ziekenhuis verpleegkundige en/of huishoudelijke hulp nodig heeft, kunt u dat aangeven tijdens uw afspraak op de polikliniek Anesthesie. Dan kan er een gesprekje plaatsvinden met de transferverpleegkundige.
Thuiszorgwinkel
Het adres van de thuiszorgwinkel is Kanaaldijk Noordoost 18, 5701 SB Helmond, telefoonnummer 088 – 007 11 00. Meer informatie vindt u op www.medicurazorgwinkel.nl.
Let op: neem altijd een legitimatiebewijs mee.
Afspraak polikliniek Anesthesie
Wanneer u wordt geopereerd, krijgt u voorafgaand aan uw opname een afspraak bij de polikliniek Anesthesie. De anesthesioloog bespreekt met u de verschillende vormen van anesthesie en welke bij u wordt toegepast. Ook wordt aangegeven welke medicijnen u wel en welke u niet mag gebruiken. Meer informatie leest u in de folder ‘Anesthesie’.
Infectie preventie
Bij elke operatie bestaat er een risico op een wondinfectie. Deze wondinfectie kan bij een (vaat)prothese ernstige gevolgen hebben. Uit een uitgebreid onderzoek is gebleken dat er veel wondinfecties ontstaan door de staphylococcus aureus-bacterie die de patiënt zelf bij zich draagt. Een eenvoudige behandeling kan het risico op wondinfecties verminderen. Daarom moet u zich vanaf 4 dagen voor de operatie wassen met speciale zeep en neuszalf smeren. Meer informatie vindt u in de folder ‘Vermindering van wondinfecties’.
Proms vragenlijst
Dit is een vragenlijst waarin u zelf een oordeel kunt geven over uw functioneren of gezondheid. Dit willen de orthopeden graag weten en daarom wordt u gevraagd om een vragenlijst in te vullen voorafgaand aan de operatie en twee keer na de operatie.
Voorlichtingsbijeenkomst
Met behulp van deze bijeenkomst informeren wij u over de operatie, zodat u goed bent voorbereid. Ook zal u onder begeleiding van de fysiotherapeut vast oefenen met het lopen met een hulpmiddel.
Dag van de operatie
Belangrijk
Voor deze ingreep dient u nuchter te blijven. Dit betekent dat u vanaf zes uur voor de opname:
- niets meer mag eten.
- niets meer mag drinken (u mag tot 2 uur voor de opname alleen nog een beetje water drinken).
- niet meer mag roken
Neem medicatie die u thuis gebruikt in originele doosjes mee.

De operatie
Tijdens de operatie maakt de orthopedisch chirurg een verticale snee over de voorkant van de knie. De aangetaste gewrichtsvlakken worden verwijderd. Vervolgens wordt met speciale instrumenten het bot aangepast aan de vorm van de prothese, waardoor een goede verankering mogelijk is. Een kunststof schijf tussen de metalen delen van de prothese zorgt dat het gewricht soepel scharniert. De operatie duurt één à twee uur, afhankelijk van de soort ingreep. Tijdens en ook na de ingreep krijgt u antibiotica om de kans op infectie te verkleinen.
Na de operatie
Na de operatie gaat u naar de uitslaapruimte waar u wordt bewaakt en gecontroleerd. U heeft een infuus. Verder krijgt u medicatie toegediend om de pijn tot een minimum te beperken. Wanneer u goed wakker bent, gaat u terug naar de verpleegafdeling. Soms wordt de urine opgevangen door een blaaskatheter. Dit is een flexibel slangetje dat zorgt dat de urine uit de blaas kan lopen. U krijgt mits u deze niet al gebruikt medicijnen toegediend om trombose te voorkomen. Ook na ontslag uit het ziekenhuis moet u deze nog een aantal weken gebruiken.
Revalidatie in het ziekenhuis
Als de verdoving is uitgewerkt komt de fysiotherapeut bij u langs. Er wordt gestart met oefeningen voor het buigen en strekken van de knie. Vaak is dit goed mogelijk door te oefenen op bed of op de bedrand. Wanneer de knie voldoende soepel buigt, start u met lopen onder begeleiding van de fysiotherapeut. Meestal wordt eerst begonnen met een rekje, zodat u kunt wennen aan uw ‘nieuwe knie’. Al snel gaat u oefenen met krukken, omdat u hiermee beter kunt doorlopen. Indien noodzakelijk (bijvoorbeeld als u alleen woont) kunt u ook met een rollator lopen. U mag 50% belast lopen met een loophulpmiddel. Dit wil zeggen dat u de helft van uw gewicht op uw been mag steunen.
Adviezen bij het lopen
De eerste zes weken na de operatie mag u uw geopereerde been nog niet volledig belasten. Daarom moet u deze periode lopen met twee elleboogkrukken, rollator of een ander loophulpmiddel. In overleg met de fysiotherapeut mag u binnenshuis eventueel met één elleboogkruk lopen.
Lopen met twee elleboogkrukken:
- Breng beide elleboogkrukken tegelijk naar voren.
- Plaats de voet van het geopereerde been tussen de twee krukken.
- Plaats vervolgens het niet geopereerde been een staplengte ervoor.
Daarna gaat u twee weken met één loopkruk lopen. U houdt de loopkruk dan aan de niet-geopereerde zijde.
Lopen met één elleboogkruk:
- Pak de elleboogkruk aan de zijde van het niet geopereerde been.
- Breng de elleboogkruk naar voren.
- Plaats de voet van het geopereerde been ter hoogte van de kruk.
- Plaats vervolgens het niet geopereerde been een staplengte ervoor.
U kunt beter meerder malen per dag een kort stukje lopen, dan te lang lopen. Maak dagelijks een aantal keer een korte wandeling om het genezingsproces, de bloedsomloop en de algehele conditie te verbeteren.
Draag buitenshuis op stevige schoenen met een veerkrachtige hak.
Traplopen
Trap oplopen:
- Pak met een hand de trapleuning vast en houdt in uw andere hand de beide krukken.
- Zet uw niet-geopereerde been op de volgende trede.
- Vervolgens plaatst u het geopereerde been en de elleboogkruk op dezelfde trede.
Trap aflopen:
- Pak met een hand de trapleuning vast en houdt in uw andere hand de beide krukken.
- Zet de elleboogkruk één trede lager.
- Steun goed op de armleuning en de elleboogkruk.
- Zet uw geopereerde been op dezelfde trede naast de elleboogkruk.
- Plaats vervolgens uw niet-geopereerde been bij. Ook weer één hand aan de leuning en in de andere hand de kruk.

Ontslag
U gaat in principe naar huis wanneer de volgende ontslagcriteria zijn bereikt:
- U geen wondcomplicaties heeft.
- U bent op de hoogte welk anti-trombosemiddel u moet gebruiken.
- U zelfstandig 25 meter kunt lopen met loophulpmiddelen.
- U zelfstandig in/uit bed, zelfstandig naar het toilet en u lichamelijke verzorging zelfstandig kunt. (eventueel met ondersteuning van partner/mantelzorger).
- U trappen kunt lopen( indien nodig)
- U eventuele extra hulp voor thuis heeft geregeld.
- U alle informatie met betrekking tot nazorg ontvangen heeft.
- U een verwijzing voor de fysiotherapie heeft.
Meestal is het ontslag na een tot drie nachten.
Controleafspraak
Ongeveer twee weken na de operatie komt u op de polikliniek voor wondcontrole en om eventuele hechtingen te laten verwijderen.
Revalidatie thuis
Thuis start u met het knierevalidatieprogramma onder begeleiding van een fysiotherapeut. Dit is een individueel aangemeten programma dat vier tot vijf maanden duurt. Men start met het oefenen van buigen en strekken van de knie en het lopen wordt verder uitgebreid. Als dit goed gaat, start u met fietsen op een hometrainer. Door ‘gebruik’ kan het geopereerde been dikker worden. Probeer zwelling zoveel mogelijk te beperken door geregeld uw geopereerde been omhoog te leggen.
U loopt zes weken met krukken en mag in die periode niet zelf deelnemen aan het verkeer (fietsen en autorijden).
Complicaties
Soms kunnen er complicaties optreden, zoals:
- Infectie van de knieprothese of het gebied er omheen.
- Nabloeding.
- Soms spoort de knieschijf niet goed. Dit geeft pijn bij buigen en buigen is niet goed mogelijk;
- Het niet voldoende kunnen buigen en strekken van de knie. Indien nodig kan de arts besluiten om de knie onder narcose door te bewegen.
- Trombose, om dit te voorkomen krijgt de patiënt gedurende twee weken bloedverdunnende middelen.
- Loslating van de prothese na langere tijd. De knieprothese kan dan eventueel vervangen worden.
- Vaat-en zenuwschade of bandletsel.
- Botbreuken.
- Langdurig dik been.
Belangrijk:
Neem contact op met uw behandelend arts als:
- de wond gaat lekken;
- de wond (been) extreem dik wordt en/of meer pijn gaat doen;
- u niet meer op het geopereerde been kunt staan, terwijl dit van tevoren goed mogelijk was.
Tijdens kantooruren neemt u contact op me de polikliniek Orthopedie, telefoonnummer 0492 – 59 59 60. Bij dringende vragen die niet kunnen wachten tot de volgende werkdag, kunt u buiten kantooruren contact opnemen met de Spoedeisende hulp, telefoonnummer 0492 – 59 55 71.
Leven met een knieprothese
Knieprothesen zijn tegenwoordig van hoogwaardige kwaliteit en er wordt voortdurend gewerkt aan perfectionering. Een knieprothese kan los gaan zitten. Vaak is dan het plaatsen van een nieuwe prothese wel mogelijk. In sommige gevallen leidt een infectie elders in het lichaam tot ernstige infectie rond de prothese.
Na plaatsing van een knieprothese en intensieve revalidatie is de pijn meestal verdwenen en de loopfunctie sterk verbeterd. Meestal kunt u de knie iets verder dan negentig graden (‘haaks’) buigen. Fietsen is daarom meestal wel mogelijk. Het wordt afgeraden de ‘nieuwe knie’ in werk en sport zwaar te belasten. De kans op beschadiging is dan immers groter. De orthopedisch chirurg kan u hierover adviseren.
Aanpassingen
Het kan zijn dat u na de ingreep bepaalde aanpassingen in huis nodig heeft. Wanneer het om tijdelijke aanpassingen gaat, zoals een verhoogde toiletbril of douchestoel kunt u contact opnemen met de Thuiszorgwinkel. Wanneer het gaat om langdurige noodzakelijke aanpassingen kunt u hiervoor een aanvraag indienen bij uw gemeente.
Tot slot
Mocht u na het lezen van deze folder nog vragen hebben, neem dan contact op met de polikliniek Orthopedie.
Contact
Polikliniek Orthopedie
Locatie Helmond
T: 0492 – 59 59 60
Locatie Deurne
T: 0493 – 32 89 20
Revalidatie
T. 0492 –59 56 20
Copyright 2025 Elkerliek
- Disclaimer
- Privacy
- Sitemap
- Medewerkers