
Keel- en neusamandelen verwijderen bij kinderen
Uw kind wordt opgenomen op afdeling Kind & Jeugd op
datum : ………………………….
om : ………………………… uur
Inleiding
Bij onderzoek van uw kind is gebleken dat zowel de keel- als de neusamandelen klachten veroorzaken. De KNO-arts heeft u daarom voorgesteld om de keel- en neusamandelen van uw kind te verwijderen. In deze folder leest u meer informatie over de functie van de amandelen, over de operatie zelf, over de dagopname op afdeling Kind & Jeugd, maar ook over de periode daarvoor en erna.
Wat zijn amandelen
In het lichaam zitten op verschillende plekken lymfeklieren. Deze klieren gaan ontstekingen tegen en zorgen zo voor een goede afweer. Op de plek waar de mond en neus overgaan naar de keel zitten ook lymfeklieren. Deze klieren vangen binnendringende ziekteverwekkers op en maken ze onschadelijk. Op een paar plaatsen zijn de lymfeklieren verdikt:
- In de keel
De keelamandelen (tonsillen) zijn te zien als knobbels links en rechts achter in de keel. De huig, het aanhangsel van het zachte gehemelte, hangt midden tussen de keelamandelen. - In de neus-keelholte
Dit is de ruimte achterin de neus boven het zachte gehemelte. Het verdikte lymfeklierweefsel in het dak van de neus-keelholte noemt men de neusamandel (het adenoïd). Vooral jonge kinderen hebben een grote neusamandel. Vanaf ongeveer het achtste levensjaar wordt de neusamandel kleiner. Aan de zijkanten van de neusamandel begint de buis van Eustachius. Dit is de verbinding waardoor lucht van de neus-keelholte naar de oren gaat. - Achter op de tong
Dit deel wordt de tongamandel genoemd en gaat naar de zijkant van de tong over in de keelamandelen.
De amandelen vormen maar een klein gedeelte van het lymfekliersysteem van het lichaam. Als de amandelen worden weggehaald, heeft dit geen merkbare gevolgen voor de afweer.

Waarom worden keel- en neusamandelen verwijderd
Soms komen er zoveel ziekteverwekkers binnen dat de keelamandelen en de neusamandel zelf ontsteken. De amandelen worden dan dik.

Als de keelamandelen ontstoken zijn, heeft uw kind vaak keelpijn en kan het moeilijk slikken. Ook kan uw kind koorts hebben. Het kan ook zijn dat de keelamandelen altijd ontstoken zijn. In zo’n geval is uw kind vaak moe en hangerig. Uw kind eet slecht en kan een slechte adem hebben. In de hals zijn dan vaak verdikte lymfeklieren te voelen. Zeer grote amandelen maken het ademhalen moeilijker. Hierdoor kan het zijn dat uw kind slecht slaapt of snurkt. Als de neusamandel ontstoken is, is uw kind steeds verkouden en heeft het vaak een snotneus. Andere klachten kunnen zijn: veel door de mond ademen en/of steeds weer oorontstekingen.
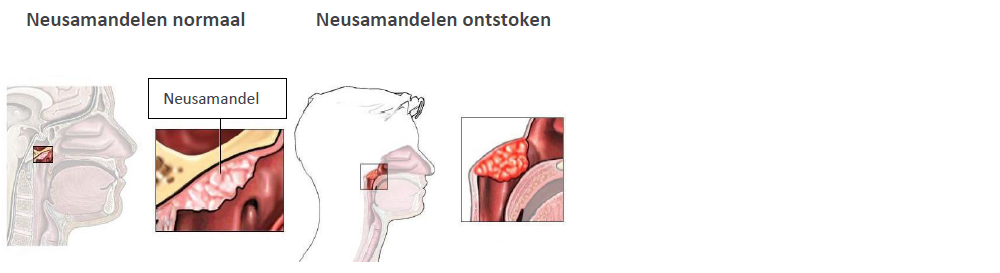
Als de keel- en neusamandelen tegelijk ontstoken zijn, heeft uw kind een combinatie van de klachten die hierboven beschreven staan.
De oren
Bij een aantal kinderen die klachten hebben van de keel- en neusamandelen is er ook een probleem met de oren. In het begin zijn er vaak weinig klachten. Tijdens een verkoudheid is het gehoor van uw kind vaak tijdelijk wat slechter.
Voorbereiding
Bij een geplande dagopname is het belangrijk dat u en uw kind goed voorbereid zijn. Vertel uw kind waarom hij/zij wordt opgenomen in het ziekenhuis, hoe lang de opname duurt en dat het verblijf tijdelijk is. De leeftijd en de aard van uw kind bepalen wat u vertelt, op welke manier en op welk tijdstip. Vertel in ieder geval zo eerlijk en eenvoudig mogelijk wat er gaat gebeuren. Bij jonge kinderen is het geven van allerlei medische details overbodig. Deze kunnen meer angst oproepen. Vertel hen vooral wat ze zullen zien, voelen, horen, ruiken en dat ze mogen huilen. Ook is het goed om eerlijk te vertellen dat ze pijn kunnen hebben na de operatie.
Onze voorlichtingsfilm vindt u op onze kinderwebsite (www.elkerliek.nl/kind). We raden u aan om deze film vóór de afspraak met de anesthesioloog samen met uw kind te bekijken, zodat eventuele vragen gesteld kunnen worden tijdens de afspraak.
Boeken die u samen kunt lezen ter voorbereiding op de dagopname:
- Nijntje in het ziekenhuis - Dick Bruna (vanaf 2 jaar);
- Lucas en de slaapdokter - Stefan Boonen & Birgitte Vangehuchten (vanaf 3 jaar);
- Serie De ziekenboeg - Christine Kliphuis (vanaf 4 jaar).
Deze serie bestaat uit verschillende delen. Per deel is het verhaal toegespitst op een ziekte, aandoening of medische ingreep (bijvoorbeeld amandelen knippen, buisjes krijgen, scheve oogjes, blindedarmontsteking).
Voorbereiding thuis
Samen met uw kind kunt u de volgende benodigde spullen inpakken:
- een schone pyjama;
- sloffen;
- schoon ondergoed/luiers;
- de schone lievelingsknuffel van uw kind;
- eventueel een eigen drinkbeker;
- eventueel een fopspeen;
- medicijnen die uw kind gebruikt;
- iets te eten voor uzelf (koffie en thee zijn verkrijgbaar op de afdeling).
Sieraden (oorbellen) moeten af en kunt u het beste thuis laten. Nagellak en/of gelnagels moet worden verwijderd. Houd er rekening mee dat kleding vies kan worden.
Dag van de operatie

Op de dag van de operatie mag uw kind vanaf een vastgesteld tijdstip niets meer eten en/of drinken en ook niet snoepen. Dit noemen we ‘nuchter zijn’. Wat uw kind wel mag hebben, staat in de folder ‘Anesthesie voor kinderen en jongeren’.
We raden u als ouder aan om op de dag van de operatie zelf wel goed te ontbijten. Door bijvoorbeeld de spanning of de niet-alledaagse omstandigheden kunt u flauwvallen. Ontbijten verkleint de kans dat u flauwvalt.
Voordat u naar het ziekenhuis vertrekt, neemt u bij uw kind de temperatuur op en geeft u daarna een paracetamol-zetpil. U heeft de zetpil meegekregen of de dosering doorgekregen tijdens het bezoek aan de anesthesioloog. Dit is een hogere dosering dan u anders aan uw kind zou geven, maar een operatie kan pijnlijk zijn. Daarom wordt voor de operatie al begonnen met pijnbestrijding.
Belangrijk
Heeft uw kind in de week voor de operatie pijnstillende middelen gebruikt die salicyl bevatten (zoals aspirine, dolviran, Witte Kruis® poeders, APC tabletten), dan moet u dit melden bij de polikliniek Anesthesiologie. Wij raden u aan om een week van tevoren deze middelen niet te geven aan uw kind. Dit zijn namelijk bloedverdunnende medicijnen die de kans op een nabloeding vergroten. Als uw kind ziek is, koorts heeft of aan het hoesten is, neem dan contact op met afdeling Kind & Jeugd. Er wordt dan overlegd of de geplande operatie door kan gaan.
In het ziekenhuis
Op de dag van opname meldt u zich aan de balie op afdeling Kind & Jeugd. Een verpleegkundige brengt u naar de kamer en geeft kort uitleg wat er gaat gebeuren. Meestal liggen op de kamer meer kinderen die voor een dagopname komen. Uw kind krijgt een armbandje om met daarop naam en geboortedatum. Daarna doet uw kind een schone pyjama aan. Als uw kind nog niet aan de beurt is, kan het met het aanwezige speelgoed spelen.
Operatieafdeling
Een verpleegkundige rijdt, samen met u, uw kind in bed naar de operatieafdeling. Uw kind mag zijn lievelingsknuffel en eventueel een fopspeen meenemen. Medewerkers van de operatieafdeling nemen daar de zorg voor uw kind over. De verpleegkundige gaat terug naar de afdeling.
Begeleiding door een ouder
Eén van de ouders mag zijn kind ondersteunen bij de inleiding van de anesthesie en op de (kinder)verkoeverkamer. Zwangere moeders raden we af om dit te doen vanwege de aanwezigheid van narcosegassen in deze ruimtes.
Vanwege hygiënevoorschriften trekt deze ouder een ziekenhuisoverall over de kleding aan, zet een operatiemuts op en doet klompen aan. Ook uw kind krijgt een operatiemuts op.
Anesthesie
Op de operatietafel krijgt uw kind een knijpertje aan zijn wijsvinger en drie plakkers op zijn borst en buik. Deze zijn verbonden met een monitor, zodat de hartslag en ademhaling van uw kind goed in de gaten gehouden kan worden tijdens de narcose. Soms worden het knijpertje en de plakkers aangebracht als uw kind al onder narcose is. Dit gebeurt vooral bij jongere kinderen of als kinderen onrustig zijn.
De anesthesie wordt toegediend via een kapje op de neus en mond of via een naaldje in de arm of hand. Mogelijk reageert uw kind anders dan u van hem/haar gewend bent. Uw kind kan met de ogen gaan draaien of spiertrekkingen hebben in armen en benen. Dit is voor de ouder een naar gezicht, echter uw kind zal het zich niet herinneren. Probeer uw kind gerust te stellen door rustig tegen hem te praten. Als uw kind onder narcose is, wordt u uit de operatiekamer begeleid. U kunt de ziekenhuisoverall en klompen weer uitdoen, de operatiemuts afzetten en uw eigen schoenen aandoen. Daarna kunt u wachten in de wachtkamer naast de kinderverkoeverkamer of op de kamer van uw kind op de afdeling.
De operatie
Het verwijderen van de keel- en neusamandelen wordt adenotonsillectomie genoemd. Met een speciaal instrument worden de keelamandelen in één beweging volledig verwijderd. De neusamandel wordt ook via de mond verwijderd. Volledige verwijdering van de neusamandel is niet mogelijk. De KNO-arts haalt het middelste, meest verdikte, gedeelte van de neusamandel weg. De neusamandel kan vanuit de randen aangroeien en na verloop van tijd weer klachten geven, maar dat komt niet vaak voor. De operatie duurt ongeveer 20 minuten.
De kinderverkoeverkamer
Na de operatie moet uw kind weer goed wakker worden uit de narcose. Dit gebeurt op de (kinder)verkoeverkamer (uitslaapkamer). Uw kind wordt hier in zijn bed naartoe gebracht. Zodra uw kind terug is op de (kinder)verkoeverkamer, halen we u uit de wachtkamer. Het kan zijn dat uw kind nog niet helemaal (goed) wakker is. Uw kind ligt nog aan de monitor (met een knijpertje aan de vinger en de plakkers op de borst). Ook ligt een zuurstofkapje in het bed. De meeste kinderen hebben een infuusnaaldje in hun hand. Vaak hangt hier een zak met infuusvloeistof aan.
Sommige kinderen zijn overstuur bij het wakker worden; ze huilen en zijn onrustig. Het helpt als u rustig tegen uw kind praat en hem probeert gerust te stellen. Veel kinderen vinden het fijn om bij hun vader of moeder op schoot te zitten.
Het kan zijn dat een beetje bloed en vocht uit de neus en mond van uw kind komt. Als u merkt dat uw kind veel slikt, stimuleer uw kind dan om dit uit te spugen in een bakje of handdoek. Het is goed om uw kind te vertellen dat het normaal is, dat dit bloed is. Sommige kinderen kunnen (oud) bloed overgeven.
Terug op de afdeling
Als uw kind terug is op de afdeling, krijgt uw kind meteen koud drinken en waterijsjes aangeboden. Drinken kan pijn doen. Ook het slikken en kauwen kan pijnlijk zijn. Het is wel belangrijk dat uw kind drinkt. Door het koude drinken of ijs trekken de bloedvaten in de keel sneller dicht. Geef uw kind in het begin om de tien minuten een paar slokjes te drinken om te voorkomen dat de keel droog wordt. U kunt uw kind helpen door hem te prijzen voor ieder slokje of glas drinken dat hij opdrinkt.
Bij pijn krijgt uw kind een paracetamol-zetpil. De verpleegkundige komt uw kind regelmatig controleren.
Sommige kinderen zijn misselijk na de operatie. Ze kunnen bloed overgeven. Meestal is dit oud bloed (donkerrood of bruin van kleur) dat uw kind tijdens de operatie heeft ingeslikt. Het is goed om uw kind aan te sporen om het bloed in de mond uit te spugen en niet door te slikken. Uw kind krijgt hiervoor een speciaal spuugbakje.
Sommige kinderen hebben na de operatie tijdelijk een andere stem. Uw kind kan door de neus gaan praten. Dit heet een ‘open neusspraak’. Soms is de stem wat hoger geworden. Meestal is deze veranderde stem tijdelijk.
Naar huis
In de loop van de dag mag uw kind meestal naar huis. U krijgt een controleafspraak mee. Na vier tot zes weken wordt uw kind op de polikliniek KNO terugverwacht voor controle. De verpleegkundige zal vertellen waar u thuis op moet letten en wat uw kind wel en niet mag doen. Ook krijgt u richtlijnen mee over het gebruik van pijnstillers. Geadviseerd wordt om paracetamol-zetpillen voor uw kind in huis te halen.
Vervoer naar huis
We raden u aan om u op te laten halen uit het ziekenhuis, zodat u niet alleen met uw kind in de auto naar huis hoeft te rijden. Gebruik maken van openbaar vervoer of een (brom)fiets wordt afgeraden.
Thuis
Mocht u thuis, na de operatie, dringende vragen hebben, dan kunt u tijdens kantooruren de polikliniek KNO bellen. Buiten kantoortijden de afdeling Spoedeisende hulp.
De dag na de operatie wordt u gebeld door een verpleegkundige. Zij belt om te informeren hoe het gaat met uw kind (bijvoorbeeld over het drinken, eten en dergelijke). U kunt dan ook eventuele vragen stellen.
Weer thuis
- Drinken
Na ontslag uit het ziekenhuis laat u uw kind regelmatig koud drinken (zonder prik). Het is belangrijk dat uw kind regelmatig drinkt en daardoor slikt. Hierdoor herstelt uw kind sneller. - Eerste nacht
Wij raden u aan om uw kind ’s nachts een keer te laten drinken. U kunt dit combineren met het geven van de pijnstilling (iedere vier uur). - Pijnstilling
De eerste week na de operatie zal uw kind nog een pijnlijke, rauwe keel hebben. De keelpijn kan doortrekken naar de oren, vandaar dat uw kind mogelijk oorpijn aangeeft. Als uw kind pijn heeft, dan kunt u paracetamol-zetpillen geven, volgens de dosering op de verpakking. U moet uw kind geen pijnstillende middelen geven die salicyl bevatten (zoals aspirine, dolviran, witte kruispoeders, APCtabletten). Dit zijn namelijk bloedverdunnende medicijnen die de kans op een nabloeding vergroten. - Verhoging of koorts
Uw kind kan ook verhoging hebben. Dit is normaal na deze operatie. Wanneer de temperatuur van uw kind, ondanks de paracetamol zetpillen hoger wordt dan 38,5 °C moet u dit laten weten aan de KNO-arts (tijdens kantooruren) of de afdeling Spoedeisende hulp (buiten kantooruren). - Vocht uit de neus en oren
Na de operatie kan er nog een aantal dagen vocht uit de neus komen. U kunt dit het beste gewoon wegvegen. Als dit na een week niet is gestopt, belt u met de polikliniek KNO. - Braken
Uw kind kan ook thuis nog ‘oud’ bloed braken (bruine vloeistof). Dit is bloed dat uw kind tijdens de operatie heeft ingeslikt. Dit is normaal. Ook kan uw kind hierdoor zwarte ontlasting krijgen. - Nabloeding
Als uw kind thuis veel helder rood bloed braakt, bleek ziet, klam aanvoelt en zich ziek voelt, is er mogelijk sprake van een nabloeding. Een nabloeding kan tot acht dagen na de operatie plaatsvinden. Belt u in dat geval met de polikliniek KNO(tijdens kantooruren) of de afdeling spoedeisende hulp (buiten kantooruren). - Naar buiten
Houdt uw kind een paar dagen rustig thuis. Kijk daarna zelf of uw kind weer naar school, het kinderdagverblijf of de peuterspeelzaal kan gaan. Ook sporten wordt de eerste week na de ingreep ontraden. - Zwemmen
Uw kind mag de eerste week na de operatie niet zwemmen. - Tandenpoetsen
Uw kind mag na de operatie gewoon de tandenpoetsen met tandpasta. - Verwerking
Op de meeste kinderen maakt een dagopname in het ziekenhuis veel indruk. Sommige kinderen hebben enige tijd nodig om alle indrukken te verwerken. Het kan zijn dat uw kind zich daardoor anders gedraagt. Bijvoorbeeld bedplassen, angstig dromen, niet alleen gelaten willen worden, huilen zonder aanleiding. Dit is een normale reactie na een ziekenhuisopname. Dit gedrag zal na enige tijd weer over gaan. Vaak helpt het bij de verwerking om een kind extra aandacht te geven en wat meer geduld te hebben. Sommige kinderen kunnen in een gesprek of tijdens spel hun gevoelens gemakkelijker uiten. Speel bijvoorbeeld de ziekenhuissituatie na en laat uw kind eens de arts of verpleegkundige zijn en u of een pop (of knuffel) de patiënt. U mag tijdens de dagopname foto’s maken van uw kind. Deze foto’s kunnen helpen bij het praten over de dagopname en daardoor helpen bij de verwerking.
Vragen over de opname
Heeft u nog dringende vragen over de opname, neem dan contact op met de afdeling Opname en Planning, telefoon 0492 – 59 59 65. Voor andere vragen kunt u terecht bij uw specialist.
Kinderen en patiëntenrechten
Tegenwoordig wordt de mening van kinderen steeds serieuzer genomen. Zij worden zoveel mogelijk betrokken bij zaken die hen aangaan, ook in de gezondheidszorg. Net als volwassenen hebben kinderen patiëntenrechten. Deze zijn vastgelegd in de Wet op de Geneeskundige Behandelingsovereenkomst (WGBO) en onderscheidt drie leeftijdsgroepen:
- Kinderen tot 12 jaar
Tot 12 jaar is het kind in de gezondheidszorg afhankelijk van ouders en hulpverleners. Het belang van het kind gaat echter altijd boven de wens van de ouders. - Kinderen van 12 tot 16 jaar
Kinderen in de leeftijd van 12 tot 16 jaar kunnen alleen behandeld worden als kind en ouders daar toestemming voor geven. - Jongeren vanaf zestien jaar
Vanaf 16 jaar mogen jongeren zelf beslissingen nemen over hun medische behandeling. Zij hebben dezelfde patiëntenrechten als volwassenen.
De site www.jadokterneedokter.nl geeft op een speciaal voor kinderen aangepaste manier informatie over de WGBO.
Klachten
Het kan voorkomen dat u over sommige onderdelen van de behandeling of het verblijf in het ziekenhuis minder of niet tevreden bent. Als u klachten of problemen heeft, bespreek deze dan in eerste instantie met de behandelend arts of de afdelingsmanager van de afdeling. Zij zijn bereid met u te overleggen en te zoeken naar een oplossing. Mocht dit niet tot het gewenste resultaat leiden, dan kunt u met uw klacht terecht bij de afdeling Cliëntenbelangen. Voor meer informatie hierover verwijzen wij u naar de folder ‘Klachten, suggesties of complimenten?’.
Tot slot
Heeft u na het lezen van deze folder nog vragen, neem dan contact op met de afdeling Kind & Jeugd, telefoonnummer 0492 – 59 56 25.
Meer informatie
Meer informatie over behandelingen en ziekten van Keel, Neus en Oren kunt u lezen op de website www.kno.nl
Wilt u meer informatie over het Elkerliek ziekenhuis, de afdeling KNO en afdeling Kind & Jeugd, kijkt u dan op www.elkerliek.nl.
Contact
Polikliniek Keel-, Neus en Oorheelkunde
Locatie Helmond
T: 0492 – 59 59 56
Locatie Deurne
T: 0493 – 32 89 16
Afdeling Kind & Jeugd
T: 0492 – 59 56 25
Pedagogisch medewerkers
T: 0492 – 59 52 70
Afdeling Opname en planning
T: 0492 – 59 59 65
Spoedeisende hulp
T: 0492 – 59 55 71
Copyright 2024 Elkerliek
- Disclaimer
- Privacy
- Sitemap
- Medewerkers