
Huiskamercircuit - Proctologie
In deze folder krijgt u informatie over de verschillende aandoeningen van de anus en endeldarm (proctologie) die wij op de operatiekamer kunnen behandelen.
U wordt voor deze behandeling kortdurend opgenomen op de verkoeverkamer. U komt niet op een verpleegafdeling te liggen. We noemen dit een opname volgens het Huiskamercircuit.
De verschillende aandoeningen die wij kunnen behandelen middels een opname volgens het Huiskamercircuit worden achtereenvolgens hieronder beschreven. Namelijk:
- aambeien;
- anale fissuur;
- marisken.
Uitgebreide informatie over deze verschillende aandoeningen met daarbij behorende klachten, oorzaken, onderzoeken en behandelingen leest u in onze overige folders. Omdat de diagnose al bij u is gesteld geven wij hier enkel nog een korte uitleg van de verschillende aandoeningen en gaan we vooral in op de operatieve behandelmogelijkheden.
Aambeien
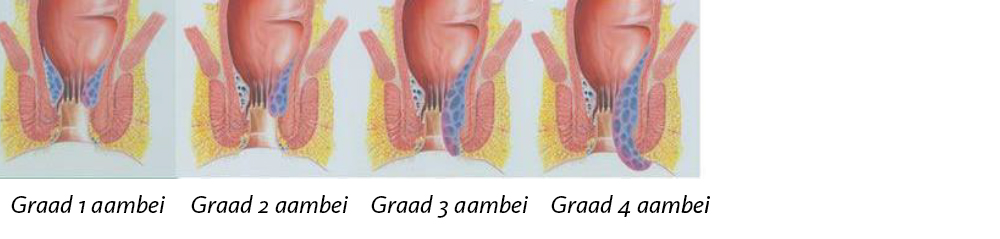
Aambeien (haemorroïden) zijn uitgezakte zwellichamen/kussentjes nabij de anus. Een zwellichaam is een sponsachtig netwerk van bloedvaatjes, bedekt door slijmvlies binnen de sluitspier van de anus. Zwellichamen bevinden zich aan de binnenkant van de anus en wanneer ze tegen elkaar aanliggen, sluiten ze de anus lekdicht af. Op grond van uw verhaal, het lichamelijk onderzoek en een proctoscopie kan de diagnose hemorroïde vaak gesteld worden. De uitgezette en opgezette zwellichaampjes kunnen op de polikliniek met rubberbandjes worden afgebonden. Echter soms zijn de aambeien hiervoor te groot (graad 3 of 4) en dan is een behandeling op de operatiekamer noodzakelijk. Dat kan middels een hemorroïdopexie of een hemorroïdectomie.
Hemorroïdopexie
Via de anus wordt rondom overtollig slijmvlies verwijderd door het op te binden met hechtingen. Het overtollig slijmvlies sterft af en wordt langs natuurlijke weg afgevoerd.
Hemorroïdectomie
De aambei wordt met een elektrisch mes weggenomen en de wond aan de binnenkant van de anus gehecht met oplosbare hechtingen. Aan de buitenkant van de anus blijven de wondjes open.
Fissura ani
Een fissuur is een kloofje; een fissura ani is een pijnlijk kloofje in het slijmvlies van de anus. Het verloopt in de lengterichting en is meestal gelokaliseerd in de middellijn aan de voor- of achterkant van de anus. Soms is het vanaf de buitenkant niet zichtbaar. Als de fissuur langer bestaat, is er vaak een goedaardige aangroeiing (wild vlees) van het slijmvlies (sentinel poliep) zichtbaar en/of voelbaar. Dit kan men onterecht voor een aambei aanzien.
Meestal reageert een fissura ani op eenvoudige aanpassingen in de leefstijl. In tweede instantie schrijft de specialist u lokale geneesmiddelen voors om de doorbloeding van de huid van de anus te verbeteren en de spanning van de sluitspier te verminderen.

Wanneer de klachten blijven bestaan na langdurige behandeling met geneesmiddelen en toepassen van de leefstijl adviezen, is het noodzakelijk om een operatie in te zetten. De bedoeling van de operatie, is de verhoogde spanning in een deel van de sluitspier te verminderen. Dat kan door middel van:
Botulinetoxine injectie
Botulinetoxine verlamt een aantal spiervezels, waardoor de verhoogde spanning van de kringspier opgeheven wordt. Het wordt in de inwendige kringspier gespoten. Het is een tijdelijke verlamming. U wordt dus niet incontinent, al kan dat wel tijdelijk optreden. De behandeling wordt vaak gecombineerd met een onderzoek onder narcose en het eventueel schoonmaken van de fissuur. Het duurt minimaal 48 uur voordat het eerste effect van de botulinetoxine merkbaar is. Soms duurt het zelfs tot 3 weken na de injectie. Het is dus belangrijk door te gaan met de pijnstillers en eventueel de diltiazem crème (of ISDN crème) die u voor de operatie ook gebruikte.
Fissurectomie
Een fissurectomie is het schoonmaken van de anale fissuur. Deze operatie kan succesvol zijn als de fissuur al lang bestaat en de randen van de fissuur avitaal (=wit) zijn. De fissuur zal dan ook nooit genezen. Deze behandeling wordt ook gecombineerd met een Botulinetoxine injectie.
Marisken
Marisken zijn goedaardige huidplooien rondom de anus. Een ander woord voor mariske is ‘skin tag’, oftewel ‘huidflapje’. Marisken zijn geen aambeien, maar ze ontstaan vaak nadat u aambeien heeft gehad.

Excisie skin tag
De huidflapjes worden met een elektrisch mes nauwkeurig weg gesneden. Om het risico op infectie zo klein mogelijk te houden, worden de wondjes open gelaten.
Complicaties van operaties rondom anus en endeldarm
Algemene complicaties
Geen enkele ingreep is zonder risico. Zo is bij de chirurgische behandeling van anale aandoeningen ook de normale kans op complicaties aanwezig die bij een operatie altijd bestaan. Denk hierbij aan:
- wondinfectie;
- trombose, longembolie;
- pijn gedurende één - twee weken;
- urineweginfectie;
- nabloeding;
- zwelling van het operatiegebied.
Specifieke complicaties
- Bloeduitstorting rondom de anus: deze verdwijnt vanzelf na enkele dagen tot weken.
- Bloedverlies: dit gaat meestal vanzelf over. U kunt de eerste dagen maandverband dragen om uw kleding te beschermen. Als het bloeden niet stopt blijf dan niet op de wc zitten. Ga op bed liggen en druk de wond eventueel met een stapeltje gazen af. Zorg dat er iemand bij u is en neem contact op met het ziekenhuis.
- Randen van de wond kunnen opzwellen: dit gebeurt meestal na de eerste keer ontlasting en verdwijnt meestal na 2 weken.
- Soms blijft er toch nog een huidflapje zitten of is het litteken onregelmatig waardoor u er last van heeft. Helaas kunnen we dat niet altijd voorkomen. Soms is een tweede behandeling nodig.
- Incontinentie.
- Het opereren van het slijmvlies van de sluitspier heeft op het ophouden van de ontlasting nauwelijks invloed. In het begin kan dat zeker wat verlies van controle geven van de sluitspier, met name op winden, maar mogelijk ook op vocht. Meestal is dit van tijdelijke aard. Helaas kan echter in een zeer klein aantal gevallen enig verlies van deze controle blijvend zijn. Men moet dan de continentie meer bewust gaan beheersen.
Anesthesie
Voorafgaand aan de operatie moet u een anesthesievragenlijst invullen. Dit moet u zo spoedig mogelijk doen nadat u te horen heeft gekregen dat u deel neemt aan een operatie volgens het Huiskamercircuit. U kunt dit doen via: www.elkerliek.nl/mijnelkerliek (inloggen met DigiD) of middels de PC in de centrale hal van het Elkerliek ziekenhuis (met inlogcode).
Nadat u de anesthesie vragenlijst heeft ingevuld krijgt u een telefonische of fysieke afspraak bij de anesthesist. Er wordt met u besproken of de operatie onder algehele narcose of een ruggenprik wordt uitgevoerd.
Het Huiskamercircuit
De afspraak
U wordt opgeroepen voor de operatie. Telefonisch wordt de definitieve datum aan u doorgegeven. U ziet de exacte datum niet in Mijn Elkerliek. U ziet hier: Dagopname HC (zonder datum en tijd).
Voorbereiding
Het is belangrijk dat u nuchter bent voor de ingreep om braken rondom de ingreep te voorkomen. Daarom dient u zich aan de volgende richtlijnen te houden:
- Vanaf 00.00 uur in de nacht mag u niets meer eten en drinken (tot twee uur voor opname alleen nog een slokje water).
- Vanaf 00.00 uur in de nacht mag u niet meer roken.
Om te zorgen dat de endeldarm van binnen schoon is, vragen wij u om 2 uur voor de operatie te laxeren met een Microlax. Deze moet u zelf kopen bij uw drogist of apotheek.
U wordt verzocht het volgende mee te nemen naar het ziekenhuis:
- uw geldige legitimatiebewijs;
- uw zorgverzekeringspapieren of -pasje;
- eigen medicijnen indien u die gebruikt;
- een opbergdoosje voor uw bril, gehoorapparaat en/of gebit indien van toepassing;
- makkelijk zittende kleding;
- een leesboek of iets dergelijks voor tijdens het wachten. U kunt ook gebruikmaken van het WIFI netwerk in ons ziekenhuis;
- een kleine tas. Hierin worden uw spullen en kleding opgeborgen wanneer u naar de operatiekamer gaat.
Wij adviseren u geen waardevolle zaken zoals sieraden of portemonnee mee te nemen naar het ziekenhuis. Wij hebben hiervoor geen kluisjes.
Dag van de opname
Het is belangrijk dat u samen met iemand komt waarmee u na de ingreep terug naar huis kunt rijden.
Op de dag van opname neemt u de lift bij het winkeltje in de hal naar de 2e verdieping waarna u de borden ‘Huiskamercircuit’ volgt. U kunt zich melden bij de wachtkamer van de ‘Huiskamercircuit’. Degene die met u mee is mag beneden in de centrale hal van het ziekenhuis wachten, maar kan ook naar huis of elders gaan. Uw ‘begeleider’ wordt een half uur voordat u opgehaald mag worden gebeld. De wachttijd zal minimaal 1,5 uur zijn.
U wordt opgenomen en verder voorbereid voor de operatie. U krijgt een operatiejasje aan en de verpleegkundige vult nog een checklist met u in. Sieraden zoals horloges, ringen, armbanden, kunstnagels en piercings moet u uit- en afdoen. Ook uw bril, contactlenzen en gebitsprothese moet u vóór vertrek naar de operatieruimte achterlaten in uw tas.
Op de operatietafel wordt de vooraf afgesproken anesthesie medicatie toegediend, waarna de operatie wordt uitgevoerd. Dit alles samen duurt maximaal 30 minuten.
Na de ingreep verblijft u op de uitslaapkamer. Als u goed wakker bent en zich goed voelt, mag u uw kleding weer aantrekken en in een stoel plaatsnemen. U krijgt dan ook wat te eten en te drinken. Als de pijn onder controle is dan mag u na akkoord van de operateur weer naar huis. U kunt uitgaan van ongeveer een uur na de ingreep. U kunt dan zelf uw ‘begeleider’ bellen. Wij adviseren u te laten ophalen met een rolstoel en u hiermee naar de auto te laten brengen.
U krijgt een afspraak mee naar huis voor een telefonische of een fysieke controle bij u operateur of andere specialist.
Nazorg
Pijn
De eerste dagen na de operatie kunnen de open wondjes voor pijnklachten zorgen. De stoelgang kan pijnlijk zijn of een brandend gevoel geven. Hiervoor kunt u paracetamol innemen. Als dit onvoldoende verlichting geeft en er zijn voor u geen bezwaren voor het gebruik van ibuprofen/brufen, dan kunt u deze naast de paracetamol gebruiken.
- paracetamol 500 mg, maximaal 8 per 24 uur (= 4x daags 2 tabletten);
- ibuprofen 400 mg, maximaal 3 per 24 uur (= 3x daags 1 tablet).
Mogelijk heeft u ook een recept voor Oxycodon 5 mg meegekregen. Deze kunt u gedurende maximaal 2 weken, maximaal 4 tabletten per 24 uur innemen.
Wondverzorging
Na een operatieve ingreep is het verstandig het anaal gebied goed schoon te houden, met name na de stoelgang, maar ook tussendoor. Twee keer per dag is meestal voldoende. Met de douche kunt u het gebied gemakkelijk schoon spoelen. U mag ook in bad, maar u mag de wond niet laten weken in water. Dep de wond na het spoelen voorzichtig droog. Hierna kunt u de wond verbinden met een droog gaas. U kunt ook een maandverband gebruiken. Als er een gaas in de wond aanwezig is, mag u deze de volgende dag verwijderen; eventueel na voorweken. Mocht er een drain in de wond zitten dan blijft de wondverzorging ongewijzigd. Als u de drain ‘verliest’ is dit geen probleem.
Stoelgang
Na de behandeling moet de stoelgang zacht gehouden worden.Meestal krijgt u daarvoor een recept voor medicijnen mee naar huis. Daarnaast is het voor een soepele stoelgang belangrijk om voldoende vezels te eten zoals zemelen, volkorenbrood, groente en fruit. Drink ook 1,5 tot 2 liter water per dag en zorg ervoor dat u voldoende beweegt. Als u ontlasting heeft gehad wordt u geadviseerd de anus schoon te spoelen of voorzichtig te deppen. Gebruik géén droog toiletpapier.
Leefregels
Doe 2 weken rustig aan. Daarmee zorgt u dat u zo snel mogelijk weer helemaal beter bent. We raden u aan om in die 2 weken:
- niet te sporten;
- geen hele dagen te staan;
- geen zwaar lichamelijk werk te doen;
- niet naar de sauna / in bad te gaan.
- fietsen en zitten kan de eerste paar dagen pijnlijk zijn.
Contact
Ongerust na de operatie?
Bij problemen als bijvoorbeeld een nabloeding, koorts, hevige pijn en roodheid, kunt u contact opnemen met ons ziekenhuis. Dit kan door:
- tijdens kantooruren te bellen naar poli Chirurgie.
- buiten kantooruren te bellen naar de Spoedeisende hulp.
Nog vragen?
Heeft u nog vragen na het lezen van deze folder? Stel ze dan aan een polikliniek medewerker van de polikliniek Chirurgie. Informatie is ook na te lezen op onze website: www.elkerliek.nl/patiëntenfolders en in de Elkerliek Behandelapp.
Evaluatie
Wij stellen het op prijs als u na uw behandeling het evaluatieformulier in de Elkerliek Behandelapp invult. Uw mening is waardevol is en brengt ons verder!
Contact
Polikliniek Chirurgie
Locatie Helmond
T: 0492 – 59 59 61
Locatie Deurne
T: 0493 – 32 89 21
Spoedeisende hulp
T: 0492 – 59 55 71
Copyright 2025 Elkerliek
- Disclaimer
- Privacy
- Sitemap
- Medewerkers